Dlaczego polscy pacjenci wciąż tak mało wiedzą o swojej chorobie?
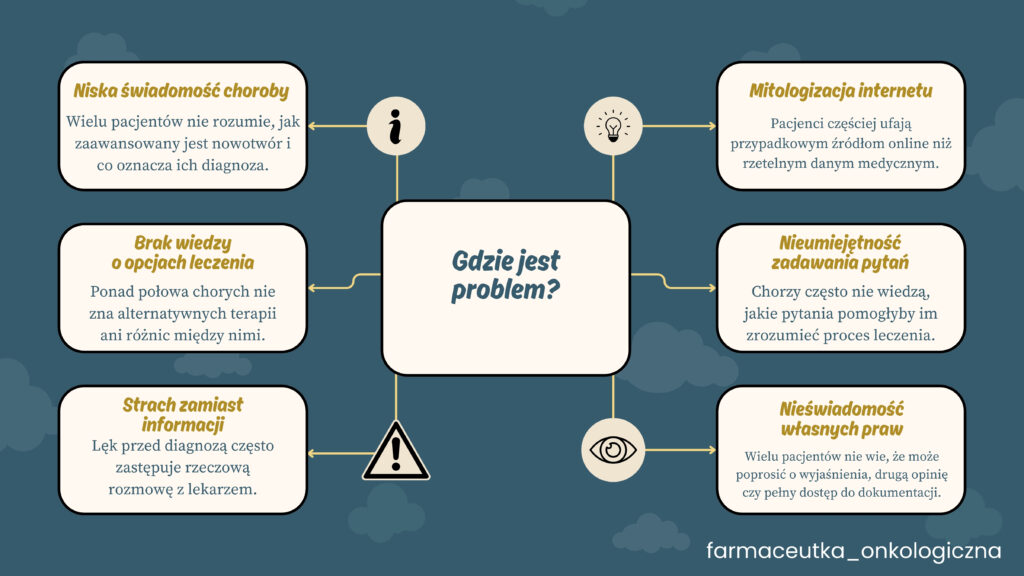
W Polsce żyje ponad 1,17 mln osób z chorobą nowotworową, ale poziom wiedzy pacjentów o własnej chorobie, rokowaniu i możliwościach leczenia wciąż pozostaje alarmująco niski. Badania naukowe i raporty organizacji od lat pokazują ten sam problem: pacjenci nie rozumieją podstaw diagnostyki, nie znają czynników ryzyka i nie korzystają
z badań, które mogłyby uratować im życie.
Co mówią badania? Niska świadomość, wysoka niepewność
W dużym badaniu opublikowanym w Journal of Clinical Medicine aż 40,8% Polaków określiło swoją wiedzę o nowotworach głowy i szyi jako małą, a 30% jako żadną. Podobne wyniki pokazują analizy dotyczące innych chorób onkologicznych: wielu respondentów nie potrafi wymienić objawów, myli czynniki ryzyka lub w ogóle nie wie, kogo dotyczą badania przesiewowe.
Równocześnie Polacy deklarują, że wiedzą, jak ważna jest profilaktyka — jednak w praktyce tylko jedna czwarta wykonuje badania regularnie, a 37% nie bada się nigdy (raport SW Research).
Dlaczego pacjenci nie wiedzą? To nie tylko ich „wina”
Brak świadomości zdrowotnej to skutek wielu nakładających się czynników. W Polsce edukacja zdrowotna praktycznie nie istnieje — ani w szkołach, ani w przestrzeni publicznej. Do tego dochodzą duże różnice regionalne w dostępie do diagnostyki i specjalistów, co potwierdza raport Najwyższej Izby Kontroli. W wielu miejscach pacjent nawet chcąc się zbadać, odbija się od kolejek, braku sprzętu lub braku lekarzy.
Kiedy system nie daje czasu na rozmowę, a pacjent nie ma rzetelnego źródła informacji, szybko pojawia się chaos, lęk i poczucie braku kontroli nad leczeniem.
Jak to wpływa na leczenie? Późna diagnoza, gorsze rokowania
Niska świadomość przekłada się na twarde liczby. Polacy znacznie częściej zgłaszają się do lekarza dopiero wtedy, gdy choroba daje wyraźne objawy — czyli zwykle zbyt późno. A w onkologii czas ma kluczowe znaczenie: wczesna diagnoza często podwaja, a nawet potraja szanse na przeżycie.
Pacjent, który nie zna objawów, nie rozumie terapii i nie wie, jakie opcje leczenia są dostępne, dużo trudniej współpracuje w procesie terapeutycznym. To prosta droga do gorszych wyników leczenia.
Co może to zmienić? Edukacja jako element terapii
Dobra informacja jest równie ważna jak dobra terapia. Pacjent, który rozumie swoją chorobę, zwykle szybciej reaguje, lepiej przestrzega zaleceń i częściej pyta o nowoczesne możliwości leczenia. Edukacja powinna być stałym elementem opieki — prowadzonej nie tylko przez lekarzy, ale też farmaceutów, pielęgniarki, psychoonkologów i organizacje pacjentów.
Świadomy pacjent to pacjent lepiej leczony.
Iwona Rzemieniuk
mgr farmacji
farmaceutka_onkologiczna
Bibliografia
World Health Organization. Cancer Pain Relief. WHO Guidelines, 2022.
Breitbart W., et al. “Depression, Anxiety and Desire for Hastened Death in Terminally Ill Cancer Patients.” JAMA, 2000.
Jacobsen PB., et al. “Anxiety and Distress in Cancer Patients: Prevalence and Predictors.” JNCI, 2017.
Miaskowski C., et al. “Evidence-Based Cancer Pain Management.” Clinical Journal of Oncology Nursing, 2020.
Rodin G., et al. “Fear of Cancer Recurrence: Prevalence and Clinical Impact.” Lancet Oncology, 2022.
van den Beuken-van Everdingen MHJ., et al. “Prevalence of Pain in Patients With Cancer: A Systematic Review.” PAIN, 2016.
Simard S., et al. “Fear of Cancer Recurrence in Survivors: A Systematic Review.” Psycho-Oncology, 2013.
Hulbert-Williams NJ., et al. “Uncertainty, Coping and Psychological Adjustment in Cancer.” Current Opinion in Supportive and Palliative Care, 2021.
Pan American Health Organization. “Psychological Responses to Cancer Diagnosis and Treatment.” Clinical Guidance, 2021.
National Comprehensive Cancer Network (NCCN). Distress Management Guidelines, version 2024.